10 опасных заболеваний, с которыми может столкнуться женское здоровье
- 10 опасных заболеваний, с которыми может столкнуться женское здоровье
- Связанные вопросы и ответы
- Какие опасные заболевания влияют на репродуктивное здоровье женщин
- Какие заболевания являются наиболее распространенными среди женщин и как их диагностировать
- Какие факторы могут увеличить риск развития рака молочной железы у женщин
- Какие заболевания сердечно-сосудистой системы являются особенно опасными для женщин
- Какую роль играет наследственность в возникновении определенных заболеваний у женщин
- Какие меры профилактики помогают предотвратить развитие гинекологических заболеваний
- Какие симптомы могут свидетельствовать о проблемах с щитовидной железой у женщин
- Какие проблемы со здоровьем могут возникнуть у женщин в период менопаузы
10 опасных заболеваний, с которыми может столкнуться женское здоровье
Как показывает статистика, около 45% женщин на сегодняшний день страдают наличием гинекологических заболеваний различного вида.
Наиболее распространенные из которых:
- Нарушение гормонального фона .
- Заболевание инфекционного и воспалительного характера.
- Эрозия шейки матки .
- Молочница и ЗППП.
Причин возникновения гинекологических заболеваний может быть несколько, например: ослабление иммунитета, пренебрежение гигиеной, стрессы и тд. В нашем современном мире многие представительницы прекрасного пола всё больше стремятся быть реализованными, самодостаточными и строить карьеру, пренебрегая своим здоровьем. По мнению врачей-гинекологов, такая установка и приводит к развитию многих гинекологических патологий у молодых девушек и женщин.
заболевания гинекологические
Болезни женской половой системы квалифицируют на такие группы :
- Инфекционные. Инфекционные заболевания, как правило, могут протекать в скрытой для женщины форме. Причиной возникновения данного недуга являются вирусы и инфекции, которые передаются половым путём; хламидии, грибки кандиды, гонорея и тд. Определить наличие инфекции в организме женщины поможет только врачебное вмешательство, а именно: сдача мазка на бактериологический посев.
- Эндокринные. Иногда причиной обострения гинекологических заболеваний является нарушение правильной работы гормонов, а именно — гипофиза. Этот гормон очень важен для здоровья женского организма, поскольку напрямую влияет на возможность женщины к зачатию и вынашиванию ребёнка. Гинекологические заболевания, которые обусловлены эндокринными нарушениями, могут врождёнными, например: а дреногенитальный синдром (АГС) также именуемый как врожденная дисфункция коры надпочечников, и приобретенными: поликистоз, анемия. Также к эндокринным нарушениям, способных вызвать развитие гинекологических заболеваний относят: ожирение и анорексию.
- Онкологические образования. Наличие доброкачественных или злокачественных образований, к сожалению , диагностируется уже на прогрессирующих стадиях, когда без хирургического вмешательства обойтись практически невозможно. К онкологическим заболеваниям женской половой системы относят: рак шейки матки, придатков и яичников. Дабы не упустить возможность вовремя определить болезнь, необходимо регулярно посещать гинеколога .
Связанные вопросы и ответы:
1. Какие заболевания могут быть опасны для женского здоровья
Ответ: Список заболеваний, опасных для женского здоровья, включает рак молочной железы, рак яичников, эндометриоз, аутоиммунные заболевания, а также сердечно-сосудистые заболевания.
2. Что такое рак яичников и каковы его симптомы
Ответ: Рак яичников - это опухоль, образующаяся в яичниках у женщин. Симптомы могут включать боли внизу живота, частые мочеиспускания, повышение веса, а также усталость и отсутствие аппетита.
3. Какие факторы способствуют развитию рака молочной железы
Ответ: К факторам риска развития рака молочной железы относятся наследственность, возраст, гормональный баланс, неправильное питание, некоторые гормональные препараты и злоупотребление алкоголем.
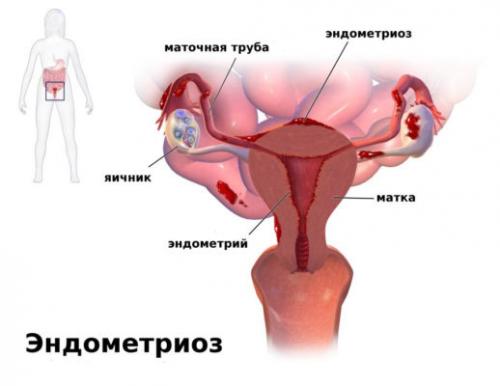
4. Что такое эндометриоз и какие у него симптомы
Ответ: Эндометриоз - это заболевание, при котором ткань, напоминающая эндометрий матки, начинает расти за ее пределами. Симптомы могут включать болезненные менструации, боль внизу живота, боли во время секса, а также неплодимость.
5. Чем опасен диабет для женского организма
Ответ: Диабет у женщин может привести к осложнениям во время беременности, развитию заболеваний сердца и сосудов, повышению риска инфекций, поражению сосудов глаз и почек.
6. Как повседневный стресс может повлиять на женское здоровье
Ответ: Постоянный стресс может привести к снижению иммунитета, нервным расстройствам, а также ухудшению общего состояния организма, включая женское здоровье.
7. Какие меры профилактики можно предпринять для предотвращения опасных заболеваний у женщин
Ответ: Для предотвращения опасных заболеваний у женщин важно вести здоровый образ жизни, регулярно проходить медицинские обследования, следить за питанием, избегать вредных привычек и поддерживать активный образ жизни.
Какие опасные заболевания влияют на репродуктивное здоровье женщин
8 июля празднуется День семьи, любви и верности. Официальным праздником эта дата стала в 2022 году и призвана напомнить, о важности сохранение семейных ценностей и традиций. Именно семья, которая становится основой жизни человека в обществе, может дарить душевное тепло и чувство безопасности, а также способствует поддержанию стабильной демографической ситуации в стране. В этом аспекте важное значение приобретает репродуктивное здоровье семьи.
Репродуктивное здоровье - залог здорового поколения
По определению ВОЗ, репродуктивное здоровье – это состояние полного физического, умственного и социального благополучия, а не просто отсутствие болезней или недугов во всех сферах, касающихся репродуктивной системы, её функций и процессов.
Основой для зачатия и рождения здорового малыша является хорошее состояние здоровье его будущих родителей. Данное утверждение приобретает особое значение в условиях повсеместного распространения гинекологических, соматических и других нарушений у лиц репродуктивного возраста. Профилактика этих состояний должна начинаться с раннего возраста, чтобы в дальнейшем иметь возможность без проблем родить желанного ребенка.
Репродуктивное здоровье обоих родителей является залогом появления на свет и дальнейшего развития здорового поколения, снижению материнской и младенческой смертности, что непосредственно влияет на демографическую обстановку в стране, на обеспечение воспроизводства и демографической безопасности государства. Рождение здорового малыша — одно из главных и самых счастливых событий в семейной жизни.
Последствия ухудшения репродуктивного здоровья
Многочисленные наблюдения специалистов, к сожалению, показывают, что репродуктивное здоровье как мужчин, так и женщин в последние годы значительно ухудшается:
- Большинство населения детородного возраста страдает различными инфекционными и воспалительными заболеваниями.
- С каждым годом растет число бесплодных браков.
- Младенческая смертность не уменьшается.
- Рождается значительное количество детей с генетическими заболеваниями.
В таких условиях необходимо не только специалистам уделять большое значение поддержанию репродуктивного здоровья населения, особенного молодежи, но и сами граждане должны ответственно относится к своему здоровью и планированию рождения детей.
Негативные факторы, влияющие на репродуктивное здоровье женщины:
ИНФЕКЦИИ, ПЕРЕДАЮЩИЕСЯ ПОЛОВЫМ ПУТЕМ
В настоящее время их насчитывается около 30, и большинство из них отрицательно влияет на репродуктивную функцию: ряд инфекций вызывает развитие воспалительных процессов в половой сфере, образование спаек, затрудняющих нормальное движение половых клеток, нормальное течение и вынашивание беременности. Некоторые инфекции, особенно при заражении во время беременности, способствуют развитию тяжелых пороков и уродств плода. Такие заболевания, как СПИД, гепатиты В, С, также могут передаваться половым путем. Они угрожают не только репродуктивному здоровью человека, но и его жизни. Одним из способов предохранения от этих инфекций является защищенный секс. При выявлении ИППП, которые могут вызывать жалобы (боль, выделения из половых путей, резь при мочеиспускании и т.д.) или протекать бессимптомно и обнаруживаться случайно, необходимо пройти полный курс терапии, назначенный лечащим врачом. Следует знать, что досрочное прекращение приема прописанных лекарственных средств может способствовать переходу инфекции в хроническую форму, формированию инфекции, устойчивой к воздействию самых сильных препаратов, затруднению выздоровления и предотвращения осложнений болезни.
Какие заболевания являются наиболее распространенными среди женщин и как их диагностировать
Это заболевание представляет собой образование доброкачественного характера в полости матки. Как правило, в группу риска входят женщины старше сорока лет, однако иногда миому диагностируют и у молодых представительниц прекрасного пола. Миома возникает в результате хаотичного деления маточных клеток. Основной причиной развития заболевания считается увеличение выработки прогестерона и эстрогенов. Впрочем, миома может образоваться и при нормальной их выработке. В этом случае ее рост прекращается с затуханием гормональной функции (к примеру, во время климакса). Причиной развития миомы могут стать:
- генетическая предрасположенность;
- сахарный диабет;
- слишком большая масса тела;
- процессы воспаления, развивающиеся в органах женской половой системы;
- последствия абортов, а также тяжелых родов;
- внутриматочные средства контрацепции;
- стрессы и перегрузки нервной системы.
Миома может долгое время не давать о себе знать. Однако увеличение ее размеров способно вызвать обильные менструации, сопровождающиеся сильными болями внизу живота, запоры, сложности с деторождением.
Для своевременного обнаружения, а также лечения миомы матки необходимо каждый год посещать врача для медицинского осмотра. В случае диагностирования заболевания специалист выберет правильную тактику лечения. Если опухоль имеет небольшие размеры и ее наличие не вызывает ощущения дискомфорта, лечения, как такового, обычно не требуется. В этом случае рекомендуется наблюдение и периодические проверки на предмет отсутствия ее роста. Это определяется при помощи УЗИ. Если наблюдается рост миомы, сопровождающийся неприятными ощущениями, врач назначает консервативное (с использованием противовоспалительных или гормональных препаратов) либо оперативное лечение.
Какие факторы могут увеличить риск развития рака молочной железы у женщин
Низкий уровень физической активности. Ученые обнаруживают всё больше доказательств того, что этот фактор повышает риск развития злокачественных опухолей груди. В то же время, достоверно известно, что регулярные физические упражнения помогают снизить риск, особенно в постменопаузе.
Неизвестно, каким образом физическая активность способствует профилактике рака. Считается, что это происходит за счет нормализации веса, обменных процессов, гормонального фона, снижения уровня воспаления в организме. По поводу продолжительности и регулярности упражнений нет конкретных рекомендаций, но многие эксперты утверждают, что даже занятия по два часа в неделю принесут пользу.
Избыточная масса тела и ожирение. Лишний вес как фактор риска развития рака груди начинает сильнее всего действовать в постменопаузе. У женщины репродуктивного возраста гормоны эстрогены вырабатываются в яичниках. После менопаузы эту функцию в основном берет на себя жировая ткань. Если жира в организме много, то и гормонов будет вырабатываться больше. И это может способствовать росту злокачественной опухоли. Кроме того, у людей с лишним весом повышается уровень инсулина.
Впрочем, связь между избыточной массой тела и риском развития рака груди не так проста. Исследования показывают, что до менопаузы у женщин с ожирением вероятность возникновения злокачественной опухоли, напротив, несколько ниже. Кроме того, количество жировой ткани в организме по-разному связано с различными типами рака груди:
- лишний вес после менопаузы сильнее всего повышает риск развития гормонально-позитивных злокачественных опухолей;
- некоторые исследования показывают, что лишние килограммы, набранные до менопаузы, повышают риск развития тройного негативного рака.
Употребление алкоголя. Риск увеличивается параллельно тому, как часто и в каких количествах женщина употребляет спиртное:
- при употреблении 14 г этилового спирта в день риск повышается на 7–10% по сравнению с непьющими;
- при употреблении 28–42 г этилового спирта в день – на 20%.
Возраст, в котором женщина родила первого ребенка, и количество беременностей. В целом у женщин, впервые родивших после 30 лет, риск развития рака молочной железы несколько выше. А первая беременность в молодом возрасте и несколько беременностей связаны с более низким риском.
Отсутствие грудного вскармливания. Исследования показывают, что кормление ребенка грудью несколько снижает риски, особенно если оно продолжается более года. Механизм такого защитного эффекта не изучен. Возможно, это связано с тем, что за счет длительного грудного вскармливания сокращается общее число менструальных циклов в течение жизни.
Контрацепция:
- При приеме оральных контрацептивов риск развития рака молочной железы немного повышается. Он постепенно снижается в течение 10 лет после отмены препаратов.
- С инъекциями Депо-Провера ситуация не такая однозначная. Некоторые исследования показывают, что они немного повышают риск. В других исследованиях такой связи обнаружено не было.
- Влияние внутриматочных спиралей, вагинальных колец и других имплантатов недостаточно изучено. Некоторые исследования показывают, что они также немного повышают риск.
Гормональную терапию во время менопаузы назначают, чтобы устранить симптомы климакса и предотвратить остеопороз. Есть доказательства, что она может несколько повышать риск развития рака груди.
Грудные имплантаты не повышают риск рака груди, но в рубцовой ткани рядом с ними может развиваться анапластическая крупноклеточная лимфома. Чаще всего такие опухоли возникают при использовании текстурированных имплантатов с шероховатой поверхностью.
Какие заболевания сердечно-сосудистой системы являются особенно опасными для женщин
Диденко Владимир Андреевич
Статью проверил доктор медицинских наук
Диденко Владимир Андреевич

Природа защитила сердце прекрасной половины человечества с помощью гормонального фона. Женские половые гормоны берегут сосуды и сердце от различных функциональных сбоев. Но как только на порог приходит менопауза, за ней в очередь выстраиваются различные болезни, в том числе икардиосистемы.
Статистика сердечно-сосудистых заболеваний у женщин
- После 50 лет сердечно-сосудистые заболевания выходят на первое место среди причин смертности у женщин в мире, опережая онкологические заболевания и патологии дыхательной системы.
- В Европе наметилась тенденция к снижению безвременного ухода из жизни у мужчин по причине недугов кардиосистемы. Но у женщин ситуация практически не меняется. Более того по статистике некоторые сердечно-сосудистые заболевания у женщин , например, ишемическая болезнь, набирают обороты.
- Так в 1998 году в Германии 94700 женщин погибли от коронарной патологии. За тот же год и по той же причине страна лишилась 84015 мужчин.
, факторов риска для женщин довольно много. Самые распространенные причины заболеваний сердечно-сосудистой системы у женщин :
- различные хронические патологии, в том числе ожирение , сахарный диабет 1 и 2 типа и т.д.;
- курение;
- неумеренное употребление алкогольных напитков;
- нерациональное питание ;
- повышенный уровень холестерина ;
- малоподвижный образ жизни;
- хронический стресс.
Беременность и сердечно-сосудистые заболевания
До 10% женин, которые готовятся стать мамами, имеют различные патологии системы кровообращения. Осложнения их очень опасны, так как являются основной причиной материнской и детской смертности.
В период вынашивания ребёнка, организм будущей мамы, в том числе кардиосистема, испытывают двойную нагрузку, поэтому могут осложняться симптомы болезней сердца и сосудов, например:
- ревматические процессы;
- отеки;
- сердечную недостаточность и т.п.
Им способствуют:
- появление нового плацентарного кровообращения;
- эндокринные сдвиги;
- ускорение кровотока;
- увеличение массы тела женщины;
- рост плода;
- давление на крупные сосуды;
- смещение диафрагмы.
В свою очередь нарушения в работе системы кровообращения могут быть виновниками:
- хронической маточно-плацентарной недостаточности;
- гестоза;
- хронической гипоксии плода;
- самопроизвольного прерывания беременности и т.п.
Иногда беременность и сердечно-сосудистые заболевания бывают не совместимы, тогда речь может идти о прерывании.
Какие заболевания сердечно-сосудистой системы являются особенно опасными для женщин
Натуральная защита сердца для женщин, обеспечиваемая гормональным фоном, может быть нарушена с наступлением менопаузы. В это время различные заболевания, включая заболевания сердечно-сосудистой системы, могут возникнуть. В женщин, готовящихся стать мамами, есть риск развития патологий системы кровообращения. Осложнения этих патологий могут быть смертельными, являясь основной причиной материнской и детской смертности. В период беременности организм будущей мамы, включая кардиосистему, испытывает двойную нагрузку. Это может привести к осложнению симптомов болезней сердца и сосудов, например:- Ишемии
- Гипертонии
- Тромбоза
- Диабетом
- Атеросклерозом
- Хронической гипертонией
Какую роль играет наследственность в возникновении определенных заболеваний у женщин
Наследственные болезни человека имеют различные проявления. В настоящее время не существует полной классификации этих заболеваний, так как сложно определить круг критериев, лежащих в основе той или иной наследственной патологии, по которым их можно дифференцировать. По принятой многими учеными классификации все наследственные болезни человека делятся на 4 группы. Большинство наследственных заболеваний вызываются мутациями в определенных генах. В результате активности мутировавшего гена синтезируется белок с измененной структурой, что приводит к нарушению соответствующего этапа цепочки метаболических процессов. Такие изменения получили название «врожденные нарушения обмена веществ». В настоящее время известно более 3000 наследственных заболеваний человека. Некоторые из них определяются генами, активность которых не зависит от условий окружающей среды. В основном это наследственные моногенные менделевские болезни. Например, фенилкетонурия, гемофилия и др. Есть заболевания, при которых влияние обусловливающих генов в большей или меньшей степени зависит от неблагоприятных условий окружающей среды. Например, подагра, возникшая в результате неправильного питания. В случае многофакторных наследственных заболеваний важную роль играют факторы окружающей среды, но это также может быть связано с наследственной предрасположенностью людей к ним. К таким заболеваниям относятся язвенная болезнь , многие виды злокачественных опухолей и т. д. Всегда помните, что любое заболевание легче предотвратить, чем вылечить. По этой причине необходимо постоянно следить за здоровьем и ходить на профилактические осмотры. Какие бывают наследственные заболевания?
Наследственные заболевания у женщин
Какие меры профилактики помогают предотвратить развитие гинекологических заболеваний
 Большинство женщин нашей страны не знают элементарных правил профилактики женских болезней, и к тому же пренебрегают профилактическими осмотрами у гинеколога. Это приводит к позднему диагностированию опасных заболеваний, протекающих бессимптомно.
Большинство женщин нашей страны не знают элементарных правил профилактики женских болезней, и к тому же пренебрегают профилактическими осмотрами у гинеколога. Это приводит к позднему диагностированию опасных заболеваний, протекающих бессимптомно.
Кисты и миомы матки, эрозии и полипы шейки, рак женских органов в запущенных стадиях делают женщин бесплодными, вынуждают долго и усиленно лечиться, отнимая время у семьи и ставя крест на карьере.
Профилактика всегда дешевле лечения
Существует ряд простейших профилактических мер, соблюдая которые, можно предотвратить опасные женские болезни:
- Избегайте переохлаждения. Часто воспаления мочеполовой системы развиваются на фоне регулярных переохлаждений. Ослабевает иммунитет, меняется качественный и количественный состав микрофлоры влагалища — результатом становится регулярный цистит и хроническая молочница.
- Соблюдайте правила личной гигиены. Пренебрежение гигиеническими процедурами повышает риск развития инфекций и воспалений. Такие патологии, как вульвит и вагинит, могут долго протекать без характерных признаков, вызывая впоследствии серьезное воспаление половых органов.
- Избегайте случайных сексуальных связей . Незащищенный секс с малознакомым партнером несет угрозу заражения инфекцией, передающейся половым путем (ИППП). Сюда относят хламидии, гонорею, микоплазмоз, уреаплазмоз, трихомониаз и т.д. Не проявляясь на протяжении длительного времени, ЗППП приводят к образованию спаек — синехий. Такие участки рубцовой ткани становятся причиной бесплодия. Также незащищенный секс — главная причина нежелательной беременности. Аборты и выскабливания оказывают негативное воздействие на здоровье и психику женщины.
- Не злоупотребляйте лекарствами . Длительный и бесконтрольный прием лекарственных препаратов, особенно антибиотиков, приводит к дисбактериозу половых органов. Снижается кислотность рН-среды влагалища, способствуя проникновению инфекций и вирусов и активируя размножение опасных возбудителей, для которых щелочная среда — практически санаторий.
- Регулярно посещайте гинеколога . ВОЗ рекомендует обращаться к гинекологу не реже одного раза в полгода, даже при отсутствии симптомов заболеваний. Это позволит выявить скрытые гинекологические заболевания на ранней стадии. Также врачи советуют записаться на прием к гинекологу при любых нарушениях менструального цикла, появлении подозрительных выделений, возникновении боли в животе и половых органах. Ненаступление беременности на протяжении года попыток — еще один весомый повод обращения к женскому доктору.
Какие симптомы могут свидетельствовать о проблемах с щитовидной железой у женщин
- Кашел ь, отхаркивание выделений — это, как правило, следствие хронической обструктивной болезни легких (ХОБЛ), широко известной как хронический бронхит (катаральный).
- Боль в области шеи чаще всего вызвана проблемами, связанными с патологией позвоночника или дыхательных путей (тиреоидит, вызывающий боль в железе, встречается редко).
- Компрессия в области шеи и нарушения глотания — железа должна быть значительно увеличена, чтобы вызвать эти симптомы. Если обнаружены только небольшие опухоли — это ложный вывод. Нарушения глотания чаще всего вызваны желудочно-кишечными или неврологическими расстройствами.
- Охриплость и нарушение речи возникают после операции на щитовидной железе или в случае крупных инфильтрирующих новообразований щитовидки. Обычно такие симптомы являются результатом заболеваний гортани, иногда неврологических заболеваний. Независимо от причин, возникновение этих симптомов требует немедленной оценки ЛОР для выявления или исключения заболевания гортани и оценки подвижности голосовых связок. Если ЛОР-специалист распознает нарушение движения связок без признаков другого заболевания гортани, следует обратиться к эндокринологу, а затем к неврологу.
- Одышка — это может произойти в присутствии очень увеличенной щитовидной железы. Наиболее распространенными причинами одышки являются респираторные (астма, ХОБЛ, иногда неправильно приравниваемые к астме) и сердечно-сосудистые заболевания.
- Ожирение — обычно серьезная проблема. Основной причиной этого расстройства являются генетические, пищевые и экологические факторы (отсутствие движений, прием пищи вечером). Стоит помнить, что с возрастом (по разным причинам) потребность в калориях уменьшается, поэтому частое высказывание: «Я ем столько, сколько привык, и толстею» не объясняет проблему. Если не обнаружен декомпенсированный (нелеченный) гипотиреоз или гипертиреоз, связывать нарушения веса с заболеванием щитовидной железы нет причин.
Какие проблемы со здоровьем могут возникнуть у женщин в период менопаузы
Многие женщины сталкиваются с менопаузой в 40 лет, но это связано с симптомами различных заболеваний половой сферы. Правда, в этом возрасте с первыми симптомами менопаузы встречается только небольшая часть женщин, однако это явление имеет место и связано с дисфункцией яичников.
Конечно, ранняя менопауза в возрасте до 40 лет не является приятным событием, однако ее не следует рассматривать как тяжелое заболевание, так как это естественный процесс, который у некоторых женщин происходит несколько раньше, чем у остальных. Подобное явление нельзя отложить, поскольку оно может быть результатом как приобретенных, так и врожденных факторов. В частности, причины климакса в возрасте 40 лет могут быть следующие:
- врожденный дефект Х-хромосомы, которая вызывает преждевременное старение яичников;
- синдром Тернера;
- другие наследственные нарушения, которые влияют на состояние женской репродуктивной системы;
- сахарный диабет и другие заболевания щитовидной железы;
- различные гинекологические расстройства, в том числе инфекции, передаваемые половым путем;
- ожирение и анорексия;
- длительное применение лекарственных средств;
- химио- и лучевая терапия;
- использование гормональной контрацепции без назначения врача.
Конечно, женщинам, которые в результате различных факторов могут быть предрасположены к ранней менопаузе, необходимо обращать особое внимание на свое здоровье и внимательно следить за симптомами, которые могут свидетельствовать о ее начале.