Основные болезни кишечника у женщин: симптомы и лечение
- Основные болезни кишечника у женщин: симптомы и лечение
- Связанные вопросы и ответы
- Какие наиболее распространенные симптомы заболеваний кишечника у женщин
- Как гормональные изменения влияют на здоровье кишечника у женщин
- Какие основные причины воспалительных заболеваний кишечника у женщин
- Какие методы диагностики используются для выявления болезней кишечника у женщин
- Какие основные различия в симптомах заболеваний кишечника между мужчинами и женщинами
- Какие виды лечения рекомендуются при функциональных расстройствах кишечника у женщин
- Какие признаки могут указывать на наличие хронических заболеваний кишечника у женщин
Основные болезни кишечника у женщин: симптомы и лечение
Причины болезни Крона неизвестны, его проявления разнообразны (возможно поражение всех отделов желудочно-кишечного тракта и других органов), поэтому патогенез заболевания остаётся малоизученным.
Поражения при болезни Крона носят системный характер. Причинные факторы приводят к ненормальной защитной реакции организма — важную роль в этом играет генетическая предрасположенность к "поломкам" иммунной системы. Патогенез болезни Крона объясняется развитием аутоагрессии , т. е. повреждения собственных клеток организма иммунной системой, что позволяет отнести болезнь Крона к аутоиммунным заболеваниям.
Антитела (защитные белки, вырабатываемые организмом в ответ на внешнее воздействие) или, точнее сказать, аутоантитела, поражают собственные ткани и органы с развитием воспаления. Стенка кишки при болезни Крона "принимает основной удар на себя". В толще стенки происходит накопление плазматических клеток, которые вырабатывают повреждающие стенки кишки антитела. Затем происходит цепь событий, которые приводят к формированию микроабсцессов, распространяющихся на всю толщу стенки, что отличает болезнь Крона от другого воспалительного заболевания кишечника — неспецифического язвенного колита. При поражении стенки кишки возникает специфический признак, который отличает болезнь Крона от других схожих по проявлениям заболеваний, — вид "булыжной мостовой".
"Булыжная мостовая" при болезни Крона
Описанные патофизиологические процессы приводят к повреждению тканей и органов разной степени тяжести: от незначительных, не нарушающих общее состояние, до выраженных — "молниеносных проявлений", угрожающих жизни, даже несмотря на проводимую комплексную терапию.
Связанные вопросы и ответы:
Вопрос 1: Какие общие симптомы заболеваний кишечника у женщин
Общие симптомы заболеваний кишечника у женщин включают боли или дискомфорт в животе, нарушения стула (запор или диарея), изжогу, тошноту, рвоту и вздутие живота. Некоторые женщины могут испытывать урчание в животе, чувствительность при пальпации или ощущение неполного опорожнения кишечника. Эти симптомы могут быть постоянными или возникать периодически, в зависимости от конкретного заболевания. Важно обратить внимание на сочетание симптомов и их продолжительность, так как они могут указывать на различные состояния, такие как синдром раздражённого кишечника (СРК), гастрит или более серьёзные заболевания. Если симптомы сохраняются или ухудшаются, необходимо обратиться к врачу для правильной диагностики и лечения.
Вопрос 2: Какие наиболее распространённые заболевания кишечника встречаются у женщин
Среди женщин наиболее распространёнными заболеваниями кишечника являются синдром раздражённого кишечника (СРК), гастрит, язва желудка, целиакия, воспалительные заболевания кишечника (например, болезнь Крона или язвенный колит), а также функциональные расстройства, такие как функциональная диспепсия. Эти заболевания могут возникать под воздействием различных факторов, включая питание, стресс, гормональные изменения и генетическую предрасположенность. Каждое из этих состояний имеет свои особенные симптомы и требует индивидуального подхода к лечению. Диагностика обычно включает анализы крови, копрограмму, эндоскопию и другие исследования для уточнения диагноза.
Вопрос 3: Как гормональные изменения влияют на заболевания кишечника у женщин
Гормональные изменения, такие как те, чтоаются во время менструации, беременности или климакса, могут оказывать значительное влияние на функционирование кишечника у женщин. Эстроген и прогестерон, основные женские половые гормоны, влияют на моторику кишечника, что может привести к таким симптомам, как запоры или диарея, а также к усилению чувствительности кишечника. Некоторые женщины отмечают ухудшение симптомов СРК или других заболеваний кишечника в определённые дни менструального цикла. Кроме того, гормональные колебания могут способствовать увеличению воспалительных реакций в кишечнике, что может усугубить течение воспалительных заболеваний. Поэтому при лечении заболеваний кишечника у женщин важно учитывать гормональный статус и, при необходимости, корректировать терапию с учётом этих факторов.
Вопрос 4: Какие симптомы заболеваний кишечника у женщин могут быть специфичными или уникальными
У женщин симптомы заболеваний кишечника могут быть специфичными или уникальными, особенно в связи с гормональными и репродуктивными особенностями. Например, некоторые женщины могут испытывать связь между симптомами кишечника и менструальным циклом, такие как усиление болей в животе или изменений стула перед менструацией. Также у женщин чаще встречается сочетание симптомов кишечных заболеваний с другими функциональными расстройствами, такими как синдром хронической усталости или фибромиалгия. Кроме того, у женщин может быть более выраженная реакция на стресс, что может усугубить симптомы СРК или других состояний. Эти особенности требуют внимания при диагностике и лечении, чтобы обеспечить наиболее эффективную терапию.
Вопрос 5: Какое питание рекомендуется при заболеваниях кишечника у женщин
При заболеваниях кишечника у женщин важно придерживаться диеты, которая способствует нормализации функции кишечника и уменьшению симптомов. Рекомендуется увеличить потребление продуктов, богатых клетчаткой, таких как овощи, фрукты, цельнозерновые продукты и бобовые, чтобы улучшить перистальтику и предотвратить запоры. Однако при некоторых заболеваниях, таких как целиакия, необходимо полностью исключить глютен из рациона. Также полезно включать в питание продукты, содержащие пробиотики, такие как йогурт или кефир, чтобы поддерживать здоровье микрофлоры кишечника. Стоит избегать острых, жирных и тяжёлых для переваривания блюд, а также напитков с кофеином и алкоголем, которые могут раздражать слизистую оболочку желудка и кишечника. Питьевой режим также важен – необходимо употреблять достаточное количество воды в течение дня для поддержания регулярного стула и общего здоровья.
Вопрос 6: Какие методы диагностики используются для выявления заболеваний кишечника у женщин
Для диагностики заболеваний кишечника у женщин используются различные методы исследования, которые помогают определить причину симптомов и поставить точный диагноз. Основные методы включают анализы крови для выявления воспалительных процессов или дефицита питательных веществ, копрограмму для оценки состояния стула и обнаружения патогенных микроорганизмов. Также может быть назначена эндоскопия, которая позволяет визуализировать слизистую оболочку желудка и кишечника и выявить признаки воспаления, язв или других повреждений. Ультразвуковое исследование (УЗИ) может быть использовано для оценки состояния органов брюшной полости. В некоторых случаях применяются спциализированные тесты, такие как тест на дыхание для диагностики целиакии или тест на лактозную непереносимость. Все эти методы помогают врачу определить причину симптомов и разработать эффективный план лечения.
Вопрос 7: Какие возможные осложнения могут возникнуть при заболеваниях кишечника у женщин, если не лечить их
Если заболевания кишечника у женщин не подвергать лечению, могут возникнуть серьёзные осложнения, которые существенно ухудшают качество жизни и требуют длительного и сложного лечения. Одним из возможных осложнений является развитие анемии, вызванной хроническим кровотечением из язв или воспалённых участков кишечника. Также возможно обезвоживание и электролитный дисбаланс, особенно при тяжёлых диареях. Некоторые заболевания, такие как язва желудка, могут привести к перфорации стенки кишечника, что требует срочного хирургического вмешательства. Кроме того, хронические воспалительные заболевания кишечника, такие как болезнь Крона, могут привести к стриктурам (сужениям) кишечника, которые нарушают нормальное прохождение пищи и требуют операции. Не леченые заболевания могут также способствовать развитию осложнений, таких как недостаток питательных веществ, что может привести к слабости, усталости и другим системным проблемам. Поэтому важно своевременно обратиться за медицинской помощью и придерживаться рекомендаций врача.
Какие наиболее распространенные симптомы заболеваний кишечника у женщин
Марченко Елена Александровна
Статью проверил кандидат медицинских наук, доцент
Виноградов Дмитрий Леонидович
Под термином «колит» понимается несколько различных заболеваний, при которых в толстом кишечнике развивается воспаление. Воспалительный процесс в толстой кишке может быть ассоциирован с инфекцией, алиментарными факторами, аутоиммунными реакциями и многим другим. В этой статье мы рассмотрим признаки некоторых форм колита, поговорим о симптомах при поражении толстого кишечника у женщин.
Острый колит
Острый— это заболевание, сопровождающееся развитием выраженных воспалительных изменений в толстом кишечнике с нарушением функциональной активности последнего.
Первоочередными симптомами при остром колите являются вздутие живота, болевой синдром, распространяющийся по ходу толстого кишечника, тенезмы, учащение стула.
Данная патология в обязательном порядке сопровождается диареей. Тяжесть заболевания при этом будет определяться частотой стула больного человека. В каловых массах при этой патологии появляются слизь, гной или прожилки крови. На начальных стадиях испражнения имеют зловонный запах, затем они становятся водянистыми.
Как правило, нарушается и общее состояние пациентки. Возникают жалобы на повышение температуры тела до субфебрильных или фебрильных значений, недомогание и снижение аппетита.
Хронический колит

Хронический— это различное по природе длительно протекающее воспаление различных отделов толстого кишечника, приводящее к нарушению его моторной функции.
В первую очередь, при данном заболевании возникают жалобы на тупую или ноющую болезненность в животе. Болевой синдром может иметь схваткообразный или разлитой характер, усиливается после еды, постановки очистительных клизм, ослабевает после дефекации, отхождения газов.
Кроме этого, клиническая картина дополняется метеоризмом, учащением стула, тенезмами. Частота испражнений в этом случае также определяет тяжесть болезни. В кале присутствует слизь или примеси крови.
Больной человек предъявляет жалобы на общее недомогание, быструю утомляемость, снижение аппетита, потерю веса.
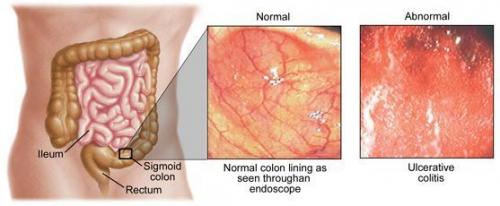
Неспецифический язвенный колит
В качестве отдельной нозологической единицы выделена такая патология, как. Она характеризуется диффузно распространенным воспалительным поражением слизистого слоя толстого кишечника с образованием язв в результате аутоиммунных реакций.
Неспецифический язвенный колит имеет хроническое течение. Во время обострения могут наблюдаться такие клинические признаки, какв животе, учащение стула, появление крови в каловых массах. Клиническая картина дополняется тенезмами, снижением аппетита, уменьшением массы тела.
Кроме этого, возможны и внекишечные проявления, например, со стороны кожи. В 2012 году ученые из Федерального научно-клинического центра специализированных видов медицинской помощи и медицинских технологий опубликовали работу, в которой было установлено, что характерным поражением кожи при неспецифическом язвенном колите является узловатая эритема, появляющаяся на передней поверхности голеней, реже — в лицевой области или на туловище, сопровождающаяся повышением температуры тела и болью.
Кроме этого, могут наблюдаться воспалительные поражения глаз, суставов, желчевыделительной системы и прочего.
Как гормональные изменения влияют на здоровье кишечника у женщин
Колит (лат. colitis, от греч. kolon (толстый кишечник) и itis (воспаление) — собирательное понятие, включающее большую группу заболеваний с одним общим признаком: воспалением толстого кишечника.
Основные признаки колита: частый жидкий стул с кровью, боль в животе и высокая температура.
Колиты встречаются в практике гастроэнтерологов, инфекционистов, терапевтов, колопроктологов, хирургов и других специалистов.
 колит
колит
Этиология колита
Основные формы колитов можно описать только по отдельности, в зависимости от этиологического фактора. Размеры статьи не позволяют коснуться всех видов колита. Рассмотрим только основные из них.
Инфекционный колит — это заболевание кишечника, возникающее из-за активизации условно-патогенных микроорганизмов в кишечнике или попадания новых болезнетворных микробов из внешней среды.
Инфекционный колит имеет очень широкое распространение: нет человека, ни разу не переносившего данное заболевание. Количество заболевших увеличивается в жаркий период, когда создаются благоприятные условия для распространения инфекции. Поэтому чаще болеют люди в регионах с жарким климатом (Африка, Юго-Восточная и Средняя Азия). Заболевание чаще встречается в детском возрасте, особенно у детей, посещающих учебные заведения (детские сады, школы и т. д.). Гастроэнтерологи и проктологи могут встречать в практике больных с данной патологией, но она не является профильной. Лечат заболевание обычно инфекционисты.
Причины инфекционного колита:
- бактерии (шигеллы, эшерихии, сальмонеллы, клостридии, иерсинии, брюшнотифозная палочка, кампилобактерии, протей, стафилококки);
- вирусы (аденовирус, энтеровирус, ротавирус);
- простейшие (амебы, лямблии и др.);
- возбудители туберкулеза и сифилиса;
- грибки (кандида, актиномицеты). Возникновение грибкового колита свидетельствует о снижении иммунитета и часто проявляется у лиц, страдающих СПИДом, получающих химиотерапию, стероидные гормоны;
- дисбактериоз.
Формы инфекционного колита:
- катаральная;
- фиброзная;
- катарально-геморрагическая;
- флегмонозная;
- флегмонозно-гангренозная;
- некротическая.
Воспалительные явления могут иметь стадийный характер, а могут сразу иметь картину запущенного воспаления. Его выраженность напрямую зависит от характера инфекции. Некротическое и флегмонозно-гангренозное воспаление встречается при клостридиальной инфекции. Катарально-геморрагическое — при дизентерии. Катаральное воспаление встречается чаще при вирусных заболеваниях.
Ишемический колит — воспаление стенки толстого кишечника, возникающее из-за нарушения процессов кровобращения. Существует хроническое и острое нарушение кровообращения.
Причиной нарушения кровообращения является полное прекращение или критическое снижение притока крови к толстой кишке, вследствие чего возникает воспаление. При тяжёлом течении может приводить к некрозу стенки кишечника. Причиной закупорки сосудов могут быть тромбы, но чаще всего к сужению просвета сосуда приводят атеросклеротические бляшки. Поэтому болезнь чаще проявляется у лиц пожилого возраста. Около 79% больных ишемическим колитом старше 48 лет.Частота встречаемости не имеет связи с половой принадлежностью и регионом. Впервые открыт в 1966 году. Ишемический колит является профильным заболеванием для колопроктологов, но им также занимаются общие хирурги и гастроэнтерологи.
Причины ишемического колита:
- атеросклероз сосудов;
- закупорка брыжеечных сосудов вследствие эмболии или тромбоэмболии (в результате аллергических реакций, травм, осложнений операций, системного васкулита, ДВС-синдрома);
- снижение давления крови может приводить к нарушению питания стенки кишки.
Закупорка просвета сосуда приводит к ишемии стенки кишки, а как следствие — к некрозу и далее перфорации.
Объём поражения зависит от размера питающей артерии, длительности закупорки. Если закупорка сосуда происходит постепенно (при образовании атеросклеротических бляшек в сосудах), то говорят о хроническом нарушении кровообращения, что в свою очередь приводит к стриктурам.
При критических состояниях и снижении давления крови (например, анафилактический шок, ДВС-синдром и т.д.), происходит централизация кровообращения, при этом резко снижается приток крови к кишечнику, что приводит к ишемии и некрозу.
При атеросклерозе чаще страдает сигмовидная и поперечная ободочная кишка. Воспаление начинается со слизистой оболочки, затем переходит на все слои.
По характеру поражения выделяют:
- транзиторную форму (когда ишемические процессы обратимы);
- стенозирующую (когда формируются стриктуры);
- гангренозную (когда образуются язвы с дальнейшим развитием некроза, поражение носит необратимый характер).
Лучевой колит — образуется в результате ионизирующего воздействия на стенку толстого кишечника .
Какие основные причины воспалительных заболеваний кишечника у женщин
Онкологические заболевания толстого кишечника опасны тем, что долгое время могут себя не проявлять. Их симптомы проявляются не сразу. Больные могут страдать от дискомфорта в брюшной полости, запоров или диареи, кишечных расстройств и не связывать эти проблемы с развитием онкологии.
Если заболевание быстро прогрессирует, проходимость кишечника может быть нарушена. Зачастую пациенты ощущают сильно разросшиеся опухоли в животе. Эти симптомы нередко сочетаются с резким уменьшением массы тела, потерей аппетита, быстрой утомляемостью, обезвоживанием. При этом они не являются обязательными признаками онкологии. Для более достоверной диагностики разработаны перечисленные выше методы обследования.
Один из самых информативных способов диагностики онкологических заболеваний – эмбриональный раковый антиген, который служит индикатором развития новообразований в кишечнике.
Онкомаркер СА 19,9 позволяет диагностировать злокачественные заболевания органов желудочно-кишечного тракта и малого таза. Он особенно чувствителен к злокачественным новообразованиям печени, желчевыводящих путей, поджелудочной железы. При онкологических патологиях желудочно-кишечного тракта содержание онкомаркера вырастает. Если показатели превышают норму незначительно, это указывает на такие заболевания, как острый панкреатит или холецистит.
От здоровья кишечника и состояния его микрофлоры зависит нормальная деятельность всего желудочно-кишечного тракта и организма в целом. Поэтому при появлении настораживающих симптомов: запоров, диареи, повышенного газообразования, вздутия, болевых ощущений в области живота, кожной сыпи, утомляемости, бессонницы, – рекомендуется обратиться к врачу и пройти комплексное обследование кишечника.
Какие методы диагностики используются для выявления болезней кишечника у женщин
Обзор подготовила Каленская Е.А.
Синдром раздраженной кишки (СРК) является на сегодняшний день одним из самых распространенных заболеваний в гастроэнтерологии. Данные об эпидемиологии СРК различны для разных регионов, с преимущественным повышением показателей в мегаполисах. Также отмечено, что в структуре заболеваемости превалируют женщины. В развитии СРК значительную роль играют эмоциональный стресс и дисфункция вегетативной нервной системы. Эти факторы способны провоцировать микровоспаление в слизистой кишки, нарушение эпителиального барьера. Указанные изменения могут появляться до развития клинически выраженного СРК на фоне стрессовых ситуаций. Для выявления различий в изменениях слизистой кишки на фоне острого стресса у мужчин и женщин в Испании выполнено следующее исследование.
Цели и методы
Целью исследования являлось обнаружение зависимых от половой принадлежности молекулярных биомаркеров дисфункции кишечного эпителия в ответ на острый стресс для выяснения причин превалирования женщин в структуре заболеваемости СРК.
В исследование включены 12 мужчин и 12 женщин, соответствующих по возрасту (от 18 до 45 лет). Все пациенты на момент исследования определялись как здоровые. Каждому участнику выполнены капсульные биопсии из тощей кишки: первая биопсия выполнялась перед внесением источника стресса, следующая через 90 минут после стресса. В роли источника стресса использован холод, а именно содержание руки в холодной воде в течение 15 минут. На протяжении этого времени у участников исследования измерялось артериальное давление, пульс, выполнялись анализы крови на гормон стресса кортизол, а также проводилось психологическое исследование по Шкале Субъективной Оценки Стресса. Из полученных биоптатов выделены РНК эпителиоцитов для анализа экспрессии генов и происходящих биохимических процессов.
Результаты
Полученные данные в виде увеличения частоты сердечных сокращений, повышения артериального давления и уровня кортизола плазмы крови при стрессе свидетельствовали о выраженном ответе вегетативной нервной системы. Указанные явления наблюдались у всех участников. Различия между полами выявлялись на генетическом уровне. В частности, у женщин в большей степени определялось повышение экспрессии генов, ответственных за регуляцию циркадных ритмов, активация Т-лимфоцитов и NK-клеток (больше в 1.8 раз по сравнению с изначальной) и изменения активности белков плотных контактов эпителиоцитов. У мужчин ответ на стресс был связан с активацией метаболизма мочевой кислоты, а также активацией генов с антиоксидантными свойствами (увеличение экспрессии гена SOD1 в 1.9 раза по сравнению с начальной).
Заключение
С помощью острого экспериментального стресса в исследовании удалось установить разницу в молекулярных изменениях у женщин и мужчин в заданных условиях. Полученные данные о повышении у женщин по сравнению с мужчинами местной иммунной активности и более выраженном нарушении целостности эпителиального барьера кишки может свидетельствовать об ассоциированной с полом предрасположенности к развитию СРК и служить объяснением преобладания женщин с структуре заболеваемости.
Какие основные различия в симптомах заболеваний кишечника между мужчинами и женщинами
Один из самых популярных вопросов, которые пациент с ВЗК задает врачу-гастроэнтерологу на приеме: «Какую диету я должен соблюдать?». В ответ он может услышать различные рекомендации, некоторые из которых могут даже абсолютно противоречить друг другу. В чем же дело? Неужели врачи до сих пор не нашли компромисс в решении проблемы диетотерапии при болезни Крона и язвенном колите?
Это действительно так. Разработанные еще в середине 20 века академиком М.И.Певзнером номерные диеты в то время являлись большим прорывом, однако в настоящее время требуют пересмотра. Номерная диета №4 (с модификациями от №4а до №4в), которую традиционно назначают при ВЗК, была разработана для пациентов, страдающих диареей. Ограничение и исключение ряда продуктов, неполноценность «четвертого стола», и (что является наиболее важным) отсутствие доказательной базы эффективности этого рациона при ВЗК, ставит под сомнение целесообразность назначения диеты №4 пациентам с болезнью Крона и язвенным колитом.
А между тем вопрос питания при ВЗК является важным. Нет сомнений, что пища, поступающая в желудочно-кишечный тракт человека, так или иначе оказывает влияние на развитие этих патологий. Рост заболеваемости как язвенным колитом, так и болезнью Крона по всему миру позволил предположить роль так называемого «западного типа питания» в развитии ВЗК. «Западная диета» характеризуется высоким содержанием животного белка, насыщенных жиров, соли, алкоголя с одновременным снижением потребления овощей и фруктов. До сих пор нет точного представления о том, как именно влияет такой тип питания на организм, однако некоторые механизмы хорошо изучены. Так, доказано влияние насыщенных жиров на количество так называемых toll-like рецепторов 2 и 4 типов (TLR-2 и TLR-4). Эти рецепторы расположены на иммунных клетках (макрофагах кишечника) отвечают за передачу сигналов от бактерий кишечной микрофлоры. Употребление в пищу жареной пищи, содержащей насыщенные жиры, может стимулировать TLR и вызывать развитие воспаления в эпителии кишечника. Полиненасыщенные жирные кислоты, напротив, снижают экспрессию (синтез) TLR и оказывают обратное действие.
Какие виды лечения рекомендуются при функциональных расстройствах кишечника у женщин
Не все боли в кишечнике одинаковы. Хроническая боль в кишечнике является постоянной или повторяющейся болью, которая длится от 3 месяцев и более. Поскольку существует ряд желудочно-кишечных и системных расстройств, которые приводят к боли в кишечнике, врачам трудно понять первопричину боли без дополнительных обследований с помощью МРТ, КТ, УЗИ и эндоскопии. Распространенные причины эпизодических болей в кишечнике включают:
- запор
- диарея
- гастроэнтерит (желудочный грипп)
- кислотный рефлюкс (когда содержимое желудка просачивается обратно в пищевод, вызывая изжогу и другие симптомы)
- рвота
- стресс.
Заболевания, поражающие пищеварительную систему, также могут вызывать хроническую боль в кишечнике. Наиболее распространенными являются:
- гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- синдром раздраженного кишечника или спастическая толстая кишка (расстройство, которое вызывает боль в кишечнике, спазмы и изменения в дефекации)
- болезнь Крона (воспалительное заболевание кишечника)
- непереносимость лактозы (неспособность переваривать лактозу, сахар, содержащийся в молоке и молочных продуктах)
К причинам сильной боли в кишечнике относятся:
- разрыв органа или состояние близкое к разрыву (например, лопнувший аппендикс или аппендицит)
- кишечная непроходимость
- опухоли в толстом и тонком кишечнике.
Прогрессирующая боль в кишечнике — это боль, которая со временем усиливается. Как правило, другие симптомы возникают по мере прогресса. Прогрессирующая боль в кишечнике часто является признаком серьезной патологии желудочно-кишечного тракта.
Какие признаки могут указывать на наличие хронических заболеваний кишечника у женщин

Стресс нарушает нормальное функционирование органов ЖКТ, может приводить к развитию синдрома раздраженного кишечника (СРК), характеризующегося болями в животе, вздутием, диареей или хроническими запорами. Механизм воздействия стресса на ЖКТ сложен и включает в себя активацию системы «гипоталамус-гипофиз-надпочечники». Это приводит к выбросу кортизола, влияющего на моторику кишечника.
Эффективные меры профилактики заболеваний пищеварительной системы обязательно включают действия, предупреждающие негативное влияние стресса на организм. Негативные эмоции могут влиять на аппетит и пищевые привычки: некоторые люди в стрессовых ситуациях начинают есть больше, особенно нездоровую пищу. Это практически всегда приводит к проблемам с весом и нарушению пищеварения.
Одним из способов снижения негативного влияния стрессов является медитация. Она помогает снизить уровень стресса и улучшить общее самочувствие. Также рекомендована регулярная физическая активность, которая способствует выработке эндорфинов — гормонов радости и удовлетворения.
Важно! Для повышения стрессоустойчивости необходимо соблюдать режим сна, так как его недостаток может приводить к хроническим болезням ЖКТ и повышению риска развития депрессии.
Приятное общение с близкими людьми помогают справиться со стрессом и улучшить эмоциональное состояние. В некоторых случаях может потребоваться помощь психолога или психотерапевта. Не стоит заниматься самолечением, когда дело касается снижения стрессоустойчивости и появления тревожных симптомов.