Основные методы лечения воспаления кишечника: что нужно знать
- Основные методы лечения воспаления кишечника: что нужно знать
- Связанные вопросы и ответы
- Какие основные причины возникновения воспаления кишечника
- Какие симптомы указывают на воспаление кишечника
- Какие методы диагностики используются для выявления воспаления кишечника
- Какие лекарственные препараты применяются при лечении воспаления кишечника
- Можно ли лечить воспаление кишечника народными методами
- Как правильно составить диету при воспалении кишечника
- Сколько времени обычно длится лечение воспаления кишечника
Основные методы лечения воспаления кишечника: что нужно знать
Для хронического воспаления характерны такие клинические проявления, как боль в животе, расстройство дефекации, тенезмы . Болевой синдром при колите характеризуется тупой ноющей болью в нижних и боковых частях живота (часто с левой стороны), либо больной не может достаточно четко локализовать источник боли (разлитая боль в животе). После еды обычно боль усиливается и ослабляется после дефекации и отхождения газов. Кроме того, провоцировать усиление боли может ходьба, тряска, очистительная клизма. Также может отмечаться чувство тяжести в животе , вздутие, метеоризм .
Расстройства стула чаще всего протекают в виде запоров , но может отмечаться и чередование запоров и поносов. Для хронических колитов характерен понос с выделением водянистого кала с прожилками слизи (иногда может отмечаться кровь). Могут возникать тенезмы – ложные позывы к дефекации. Иногда позыв к дефекации заканчивается выделением слизи. При остром воспалительном процессе все перечисленные выше симптомы выражены более ярко, диарея преобладает над запорами.
Воспаление толстого кишечника чаще всего развивается в ее терминальных отделах ( проктит и проктосигмоидит). Зачастую причиной колита в таких случаях является острая кишечная инфекция (дизентерия) или хронические запоры . Кроме того, проктосигмоидит является нередким результатом злоупотребления очищающими и лечебными клизмами, приема слабительных средств.
При этой форме колита боль локализуется с левой подвздошной области, возникают частые и болезненные тенезмы, особенно по ночам. Стул, как правило, скудный, может быть наподобие овечьего кала, содержать в больших количествах слизь, реже кровь и гной. При пальпации живота отмечают болезненность в области проекции сигмовидной кишки. Иногда пальпируется врожденная аномалия развития – дополнительная петля сигмы.
Связанные вопросы и ответы:
Вопрос 1: Какие основные причины воспаления кишечника и как они влияют на выбор метода лечения
Основные причины воспаления кишечника включают инфекции, такие как бактериальные или вирусные инфекции, а также хронические заболевания, например, болезнь Крона или язвенный колит. Инфекции часто требуют антибиотикотерапии, тогда как хронические состояния могут потребовать иммуносупрессивных препаратов или противовоспалительных лекарств. Выбор метода лечения зависит от причины воспаления, степени его тяжести и общего состояния здоровья пациента. В некоторых случаях могут быть рекомендованы изменения в диете или даже хирургическое вмешательство. Точный диагноз и индивидуальный подход играют ключевую роль в эффективном лечении воспаления кишечника.
Вопрос 2: Какие методы диагностики используются для определения воспаления кишечника?
Ответ:
Для диагностики воспаления кишечника обычно используются эндоскопические методы, такие как колоноскопия или гастроскопия, которые позволяют визуализировать слизистую оболочку кишечника и обнаружить признаки воспаления. Также проводятся лабораторные анализы крови и кала для выявления маркеров воспаления или инфекционных агентов. В некоторых случаях применяется ультразвуковое исследование или МРТ для оценки состояния кишечника. Эти методы помогают определить локализацию и степень воспаления, что важно для выбора правильного лечения. Диагностика должна проводиться квалифицированным специалистом для точного establecimiento диагноза.
Вопрос 3: Какие лекарственные препараты обычно назначаются при воспалении кишечника?
Ответ:
При воспалении кишечника чаще всего назначаются противовоспалительные препараты, такие как аминосалицилаты (например, сульфасалазин или месаламин), которые помогают снизить воспаление в слизистой оболочке. В случае бактериальной инфекции могут быть назначены антибиотики, такие как ципрофлоксацин или метронидазол. Для умеренного и тяжелого воспаления могут использоваться кортикостероиды, такие как преднизолон, для быстрого снижения воспалительной реакции. В некоторых случаях применяются иммуномодуляторы, которые подавляют активность иммунной системы и предотвращают дальнейшее воспаление. Все лекарства должны назначаться врачом, так как их выбор зависит от конкретного диагноза и состояния пациента.
Вопрос 4: Какую диету рекомендуют при воспалении кишечника?
Ответ:
При воспалении кишечника рекомендуется диета, которая минимизирует раздражение слизистой оболочки и способствует заживлению. Следует избегать острых, жирных и тяжелых для переваривания блюд, а также продуктов, которые могут вызвать аллергические реакции или непереносимость, такие как молочные продукты или глютен. Пациентам рекомендуют есть протертую пищу, вареные овощи, нежирные белки (например, курицу или рыбу) и легкоусвояемые углеводы, такие как рис или картофель. Также важно пить достаточно жидкости, предпочтительно воды или травяных чаев, чтобы поддерживать гидратацию. Диета должна быть индивидуализирована в зависимости от конкретного состояния и рекомендаций врача.
Вопрос 5: Может ли воспаление кишечника лечиться без лекарств?
Ответ:
В некоторых случаях легкое воспаление кишечника, вызванное, например, кратковременным расстройством желудочно-кишечного тракта, может пройти самостоятельно без лекарств. Однако при хронических или тяжелых формах воспаления без лекарственной терапии обойтись невозможно. Легкие формы можно лечить с помощью диеты, обильного питья и приема пробиотиков, которые поддерживают здоровье микрофлоры кишечника. Важно проконсультироваться с врачом, чтобы определить, можно ли обойтись без лекарств или требуется более активное лечение. Самостоятельное лечение без консультации с специалистом может привести к ухудшению состояния.
Вопрос 6: Как часто возникают осложнения при воспалении кишечника и как их предотвратить?
Ответ:
Осложнения при воспалении кишечника, такие как прободение кишечника, кровотечение или стриктуры, возникают относительно редко, но могут быть опасными для жизни. Для предотвращения осложнений важно своевременно начать лечение и строго придерживаться рекомендаций врача. Регулярный контроль состояния здоровья, правильное питание и избегание факторов, провоцирующих воспаление, также снижают риск осложнений. Пациентам с хроническим воспалением кишечника рекомендуют регулярно проходить обследования и придерживаться плана лечения. Early detection и корректировка терапии помогают предотвратить развитие осложнений.
Вопрос 7: Как долго может длиться лечение воспаления кишечника?
Ответ:
Продолжительность лечения воспаления кишечника зависит от причины, тяжести состояния и эффективности выбранной терапии. В легких случаях лечение может занять несколько дней или недель, тогда как при хронических заболеваниях лечение может продолжаться месяцами или даже годами. В некоторых случаях требуется постоянное поддерживающее лечение для предотвращения рецидивов. Важно придерживаться плана лечения, даже если симптомы исчезают, чтобы избежать возвращения воспаления. Регулярные консультации с врачом помогают корректировать лечение и контролировать прогресс выздоровления.
Каждый ответ подробно и понятно объясняет аспекты лечения воспаления кишечника, обеспечивая полное понимание темы.
Какие основные причины возникновения воспаления кишечника
На сегодняшний день точная этиология развития воспалительных заболеваний кишечника не установлена. Важное значение в патогенезе кишечных патологий отводится генетическим трансформациям — полиморфизму множественной лекарственной резистентности Ala893, полигенным мутациям главного комплекса гистосовместимости, мутациям IBD5 и CARD15 (NOD2).
Также установлены провоцирующие факторы, способствующие развитию воспалительных заболеваний кишечника:
кишечный дисбактериоз на фоне уменьшения численности полезных бифидобактерий и увеличения количества патогенных микроорганизмов;
агрессивное воздействие вирусов — герпеса, возбудителей кори;
действие болезнетворных бактерий — микобактерий, листерий, хламидий;
регулярные стрессы;
загрязненная экологическая обстановка в регионе проживания;
преобладание в ежедневном рационе рафинированной пищи и продуктов, содержащих консерванты, красители и другие синтетические добавки;
аутоиммунные нарушения в работе иммунной системы, провоцирующие ее активность и усиленную выработку защитных антител относительно собственных слизистых тканей;
наследственная предрасположенность к заболеваниям пищеварительной системы, их наличие у близких родственников;
длительный или неконтролируемый прием нестероидных противовоспалительных препаратов;
прием комбинированных оральных контрацептивов или слабительных препаратов;
продолжительная антибактериальная терапия;
нарушения питания — нерегулярный прием пищи, преобладание в рационе острых, соленых и маринованных блюд;
злоупотребление алкогольными напитками;
наличие других сопутствующих заболеваний пищеварительной системы;
кишечные инфекции — дифтерия, сальмонеллез;
атеросклероз брюшной аорты, сопровождающийся нарушениями кишечного кровообращения;
определенные разновидности отравлений;
регулярные клизмы, вызывающие механические раздражения стенок толстого кишечника;
гельминтозы;
наличие злокачественных или доброкачественных новообразований в брюшной полости;
различные обменные нарушения в организме — подагра, авитаминоз;
лучевая болезнь.
Какие симптомы указывают на воспаление кишечника
Язвенный колит чаще всего проявляется в виде кровавой диареи со слизью или без нее. Пациенты обычно описывают тенезмы (внезапные порывы на дефекацию), ощущение неполного опорожнения и боль в животе. Физический осмотр может выявить преимущественно боль в левом нижнем или левом верхнем квадранте живота.
Проявления болезни Крона значительно различаются в зависимости от региона поражения желудочно-кишечного тракта. Они варьируются в зависимости от этиологии воспаления, образования свищей или образования стриктур. Симптомокомплекс, состоящий из боли в правом нижнем квадранте, потери веса и бескровной диареи, указывает на обострение болезни Крона. Образование свищей может привести к фекалурии, пневмотурии и ректовагинальным свищам. Массивные образования в правом нижнем квадранте предполагают абсцесс.
У детей с воспалением кишечника может наблюдаться задержка роста и полового созревания.
Симптомы ВЗК, принятые Всемирной гастроэнтерологической организацией:
- Диарея, иногда с кровью или слизью; также может возникать ночью, нередки случаи недержания кала.
- У некоторых пациентов с язвенным колитом могут наблюдаться запоры, когда заболевание локализуется в прямой кишке.
- Боль в животе, тенезмы и сильные позывы также являются частыми проявлениями.
- Болезнь Крона может проявляться болью в правом нижнем квадранте, а язвенный колит – болью в левом нижнем квадранте.
- Тошнота и рвота чаще наблюдаются при болезни Крона.
Физический осмотр:
- Часто наблюдаются тахикардия, беспокойство, лихорадка и обезвоживание.
- В зависимости от анемии может отмечаться бледность.
- При болезни Крона можно отметить анальные свищи, абсцессы или даже выпадение прямой кишки.
- Скрытая кровь при пальцевом ректальном исследовании встречается часто.
Какие методы диагностики используются для выявления воспаления кишечника
Первой линией индукционной терапии всех форм ЯК с различной протяженностью поражения толстой кишки является 5-АСК .
Международное непатентованное название 5-АСК – месалазин. Первым лекарственным препаратом для лечения ЯК, который содержал в своем составе молекулу 5-АСК, был сульфасалазин. Молекула 5-АСК в сульфасалазине соединяется азотной связью с молекулой сульфаниламида сульфапиридина. В толстой кишке под влиянием бактерий кишечной микрофлоры азотная связь разрушается, высвобождая активные компоненты – 5-АСК и сульфапиридин. Противовоспалительным действием обладает только 5-АСК, которая:
- подавляет синтез медиаторов воспаления (простагландинов и лейкотриенов) путем ингибирования циклооксигеназы;
- ингибирует функции нейтрофильных гранулоцитов – миграцию, дегрануляцию, фагоцитоз и образование свободных токсичных кислородных радикалов;
- тормозит синтез фактора, активирующего тромбоциты;
- оказывает антиоксидантное действие;
- участвует в активации PPAR-γ-рецепторов, играющих ключевую роль в поддержании целостности слизистой оболочки кишечника;
- оказывает значимое влияние на экспрессию генов, ответственных за инвазивность, метаболизм и стрессоустойчивость бактерий;
- эффективно ингибирует ядерный (нуклеарный) фактор (NF-κB), отвечающий за регуляцию генной активности и синтез провоспалительных цитокинов (ИЛ-1, ИЛ-6, ИЛ-8, ФНО-α).
Кроме того, месалазин стимулирует апоптоз (запрограммированную гибель клеток) клеток КРР, подавляет митоген-активированную протеинкиназу (МАП-киназу) и уменьшает скорость пролиферации слизистой оболочки толстой кишки у пациентов со спорадическими полипами . Сульфапиридин же выступает исключительно в качестве носителя, позволяющего доставить 5-АСК в толстую кишку. У значительного числа больных при длительном приеме сульфасалазина встречаются побочные эффекты. Практически все они обусловлены сульфапиридином. Метаболизм сульфапиридина осуществляется в печени посредством реакций ацетилирования, поэтому у пациентов с медленным фенотипом ацетилирования происходит накопление токсических концентраций сульфапиридина даже при использовании терапевтических доз сульфасалазина. Чтобы снизить вероятность развития побочных эффектов, следует применять сульфасалазин в суточной дозе не выше 3,0 г, что, однако, может существенно сказаться на его клинической эффективности, поскольку доза сульфасалазина 2,0 г стехиометрически соответствует всего лишь 0,75 г месалазина .
Какие лекарственные препараты применяются при лечении воспаления кишечника
Знахари предлагают вариант лечения хронического колита кишечника народным средством с шалфеем. Небольшую ложку высушенного измельченного растительного сырья смешивают в равных пропорциях с сушеными васильковыми и ромашковыми соцветиями. На чайную ложку перемешанных компонентов кипятят стакан чистой воды, соединяют сухой продукт и жидкость и варят четверть часа. По мере готовности самодельное лекарство процеживают. Рекомендовано употреблять его в пищу по большой ложке с двухчасовыми промежутками весь день. Допускается использовать лекарство продолжительный срок. По мере надобности можно увеличивать паузы между приемами, снижать дозировку. Описанное самодельное лекарство хорошо зарекомендовало себя при разных нарушениях функциональности ЖКТ и считается одним из самых результативных.
Хорошее народное средство лечения хронического колита кишечника – чай, приготовленный с корой осины. Растительный продукт высушивают и измельчают, готовят напиток как обычный чай. Кору необходимо собирать в период движения сока в стволе.
Можно попробовать лечение шишками ольхи. Лекарственный продукт смешивают с водкой, взятой в объеме, в пять раз превышающем массу шишек. Ингредиенты смешивают в затемненной стеклянной емкости и настаивают пару недель. Желательно выбирать для этого теплое помещение. Время от времени тару встряхивают. По прошествии указанного срока жидкость сцеживают и используют внутрь. Препарат принимают перед трапезой. Разовая доза – половина маленькой ложки. Частота – до четырех раз в сутки. Особенно хороший результат наблюдается при язвенной форме болезни.
Можно ли лечить воспаление кишечника народными методами
Выбор препаратов для лечения воспаления кишечника зависит от многих факторов, таких как тип и стадия заболевания, наличие осложнений, индивидуальные особенности пациента. Однако, в большинстве случаев лечение состоит из нескольких основных этапов, включающих применение антибактериальных средств, пробиотиков и противовоспалительных препаратов. Эти средства не только устраняют воспалительные процессы в кишечнике, но и снимают симптомы, такие как боль, диарея и вздутие живота.
- Антибактериальные средства — назначаются в случаях, когда воспаление кишечника вызвано бактериальной инфекцией. Они помогают уничтожить патогенные микроорганизмы и предотвратить их дальнейшее размножение. В качестве антибактериальных средств могут быть назначены такие препараты, как метронидазол, ципрофлоксацин, ампициллин и другие.
- Пробиотики — препараты, содержащие полезные бактерии, которые способствуют восстановлению нормальной микрофлоры кишечника. Пробиотики могут снизить воспаление, улучшить работу кишечника и укрепить иммунитет. Популярными пробиотиками являются Лактобактерин, Бифидумбактерин, Йогуртин и другие.
- Противовоспалительные препараты — помогают снизить воспаление и устранить его симптомы. К ним относятся некоторые нестероидные противовоспалительные препараты, такие как диклофенак, ибупрофен и сульфасалазин, а также глюкокортикостероиды, такие как преднизолон и бетаметазон.
Однако, перед началом лечения необходимо проконсультироваться с врачом и пройти все необходимые исследования, чтобы точно определить причину воспаления кишечника и подобрать наиболее эффективные препараты. Также врач может назначить дополнительные средства для снятия симптомов, такие как спазмолитики для снятия боли или средства для нормализации перистальтики кишечника. Более того, очень важна диета, которая должна быть разработана индивидуально для каждого пациента.
Как правильно составить диету при воспалении кишечника
Неспецифический язвенный колит (или просто язвенный колит) — хроническое воспаление толстой кишки аутоиммунного характера. Данное заболевание относится к группе воспалительных заболеваний толстого кишечника.
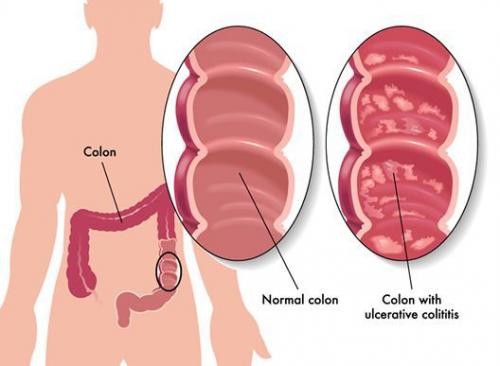 Язвенный колит
Язвенный колит
Эпидемиология
Заболевание преобладает в развитых странах Европы и Северной Америки. Язвенный колит встречается в 20-260 случаев на 100 000 человек. С каждым годом число заболевших увеличивается.
Чаще всего болеют лица в возрасте от 21 до 42 лет, а также пациенты после 54 лет. Самые опасные периоды в развитии язвенного колита — это первый год болезни (из-за быстрого развития воспаления при фульминантном течении появляются осложнения, опасные для жизни) и десятый год (за этот период развиваются злокачественные новообразования).
Факторы риска до сих пор до конца не изучены. Существует следующая закономерность:
- Взаимосвязь курения и язвенного колита. По статистическим данным курящие люди реже болеют язвенным колитом.
- Аппендэктомия (удаление аппендицита) в анамнезе снижает заболеваемость язвенным колитом.
- Снижение количества пищевых волокон способствует появлению болезни.
- Лица, чаще болеющие детскими инфекциями, имеют склонность к появлению данного заболевания.
Этиология
Происхождение язвенного колита на сегодняшний день неизвестно. Существуют следующие теории развития заболевания:
- Язвенный колит возникает под действием определённых экзогенных (внешних) факторов, которые не известны. Предположительной причиной является инфекция.
- Заболевание имеет аутоиммунный характер. Существует наследственная предрасположенность к развитию болезни. Под воздействием определённых факторов запускаются иммунные реакции, вырабатываются антитела, направленные на клетки толстого кишечника.
- Язвенный колит развивается вследствие реакции организма на определённые продукты питания, при этом воспаляется кишечная стенка.
Сколько времени обычно длится лечение воспаления кишечника
Колит — это воспалительное заболевание слизистой оболочки толстого кишечника. Вместе с геморроем это самые распространенные болезни в проктологии: в развитых странах частота патологии составляет 50-150 на 10 000 человек в год. В России данные статистики меньше, но это, вероятно, связано с низким уровнем диагностики и нежеланием людей обращаться за медицинской помощью.
Колит может развиться как у взрослых, так и у детей, при этом чаще возникает у мужчин, чем у женщин. Наиболее подвержены этому заболеванию взрослые люди в возрасте от 20 до 45 лет, но в последние годы наблюдается рост числа случаев колита и у пожилых людей.
Разновидностей заболевания, как и его причин, много. Воспалительный процесс распространяется на разные отделы толстого кишечника и затрагивает как слизистую оболочку, так и подслизистую основу. Так, у 50% пациентов воспаление захватывает дистальный отдел толстой кишки: проктит — с поражением только прямой кишки или проктосигмоидит — с поражением прямой и сигмовидной кишок. У 30% пациентов диагностируют поражение ободочной кишки и воспаление кишечника слева. И только у 20% выявляется колит в запущенном состоянии с поражением всего толстого кишечника.
Причины развития колита:
- наследственность, генетические факторы;
- инфекции — действие как патогенной, так и условно-патогенной микрофлоры на кишечник (вирусов, бактерий, простейших, гельминтов);
- дисбиоз кишечника — дисбаланс между нормальной и патогенной микрофлорой толстого кишечника;
- болезни органов ЖКТ — язвенные поражения, гастрит, панкреатит, гастроэнтерит, холецистит;
- хронические инфекционные заболевания внутренних органов — это может быть синусит, отит, тонзиллит, бронхит, пневмония, туберкулез, когда патогены проникают в кишечник и вызывают воспаление слизистой;
- аллергические заболевания;
- хронический стресс, эмоциональные потрясения;
- ишемия, то есть недостаточное кровоснабжение, толстого кишечника;
- неправильное питание — несбалансированный рацион, дефицит клетчатки в еде, переедание, преобладание жирной и высокоуглеводной пищи и полуфабрикатов, прием некачественных продуктов;
- аутоиммунные заболевания;
- иммунодефицитные состояния;
- травмы и операции на кишечнике, ведущие к спайками нарушению функций;
- лучевая терапия органов малого таза при онкологии;
- медикаментозное лечение;
- отравления, интоксикация;
- врожденные дефекты кишечника: дивертикулы — выпячивания стенок толстой кишки., полипы — новообразования на слизистой оболочке толстой кишки;
- нарушение перистальтики тонкой или толстой кишки;
- непереносимость глютена;
- ферментная недостаточность.
Колиты разделяют на виды в зависимости от происхождения:
- язвенный колит и болезнь Крона (хронические воспалительные заболевания кишечника иммунной природы или с неизвестной этиологией), которые отличаются:
1. локализацией— колит обычно поражает только толстую кишку, тогда как болезнь Крона может затрагивать любой участок пищеварительного тракта, даже ротовую полость;
2. тяжестью воспаления: при колите процесс затрагивает слизистую оболочку, в то время как при болезни Крона воспаление может охватывать все слои стенки кишечника;
3. осложнениями: болезнь Крона склонна к более серьезным осложнениям, таким как образование свищей и стриктур;
- инфекционный (по причине бактериального, вирусного, грибкового, паразитарного заражения);
- ишемический (вследствие нарушения кровотока);
- спастический (из-за проблем с питанием и моторикой кишечника, сопровождается сильными спазмами, болями, нарушением перистальтики);
- токсический (из-за действия лекарств, колоноскопии, клизм, токсических агентов);
- лучевой (при поражении радиацией).